Dixièmes, dioptries et vision
LES MESURES DE LA VISION
La dioptrie est l'unité la plus connue
> Pour connaître l'état de la vision d'un patient, l'ophtalmologiste teste sa vue et mesure son acuité visuelle en dixièmes. Dans d'autres pays les unités sont différentes mais donnent des notions très voisines. 10/10 n'est ni un maximum ni un minimum. La dioptrie est l'unité de mesure de la correction nécessaire pour obtenir le nombre de dixièmes. Plus les dioptries sont élevées et plus les défauts sont forts. L'incrément est de 0,25 dioptrie.
> L’acuité visuelle est déterminée par la capacité d'un inpidu à discerner deux points distincts séparés de la plus petite distance possible, c’est une notion simple qui ne correspond pas forcément aux capacités visuelles ni à toutes les performances
> De nos jours on dispose de 3 types d’échelle ayant chacune une notation particulière. L'acuité visuelle mesurée en routine est morphoscopique car elle demande au minimum une reconnaissance de l'objet montré c’est une acuité de contour. Il est relevé un pouvoir de discrimination le plus fin au contraste maximal entre un test et son fond.
> On parle d'Angle Minimum de Résolution (AMR), il se calcule en minutes d'arc, sachant que pour tout optotype la hauteur de la lettre est égale à 5 fois l'épaisseur du trait.
> En France, le seuil d’acuité visuelle qui a été considéré comme normal est le double de l’acuité visuelle théorique : 1 minute d’arc soit 10/10 pour un optotype placé à 5 m dans des conditions standardisées d’éclairement. Comme le maximum théorique est de 20/10 (les cônes ne sont séparés que de 3 microns soit 30 secondes d’arc) on comprend que le chiffre connu de 10/10 n’est qu’une référence.
> Comme la définition d’une image dépend d’un nombre de pixels par unité de surface (et donc de la taille des pixels), la définition maximale de l’image rétinienne dépend du nombre d’éléments photosensibles (cônes) par unité de surface. L’image d’un point sur la rétine est une tache focale appelée tache d’Airy procédant de la diffraction lumineuse au bord de la pupille. La densité est maximum à la fovéa avec 120 par degré et permet de distinguer deux points si un certain nombre de cônes séparent au moins partiellement deux taches focales.
> Les études scientifiques et médicales utilisent une notion logarithmique logMAR fondée sur la notion que l’acuité visuelle dépend de l’angle minimal permettant de nombreux calculs. L’utilisation du Logarithme permet une progression arithmétique, au prix d’un changement de variable et c’est bien plus précis qu’une table classique ou l’écart entre deux lignes d’acuité visuelle n’est pas le même.
> Il y a plus de de résolution entre 1 et 4 dixièmes qu’entre 5 et 10 dixièmes. De nombreux facteurs interviennent pour moduler l’interprétation : la lisibilité des lettres ou chiffres, certaines lettres comme L ou T sont mieux vues que G, Q ou B ; un espace supérieur à une lettre doit être ménagée entre chaque lettre, la progression doit être constante.
> Les meilleures acuités visuelles sont obtenues lorsque la luminance du fond est inférieure à celle de l’environnement et ne dépasse pas 100 Cd/m² .
> Le contraste standard doit être supérieur à 80 %. Le contraste ne doit pas être inférieur car un contraste de 100 % au niveau du test objet n’est plus que de 20 % au niveau de l’image rétinienne du fait de la diffraction de la lumière et des aberrations du système optique. 10/10 correspond à une fréquence spatiale de 30 cycles par degré de discrimination de l’optototype situé à 6 m et sous une minute d’angle.
L’importance du contraste est surtout nette pour les tests de des acuités élevées. L’acuité visuelle est meilleure en présentation séparée qu’en présentation groupée. Les lettres sont généralement au nombre de 5 par ligne en choisissant une lettre de confusion en début et fin de ligne.
.webp)
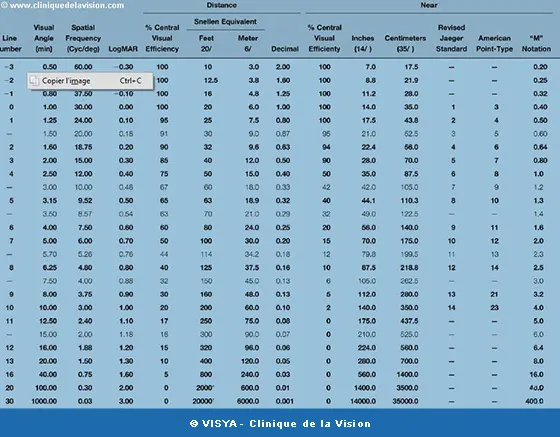
> Les tables employées en France, du moins en pratique opticienne et de ville, sont dites de Monoyer. Ce sont des échelles décimales qui notent en fonction de l’inverse de l’A.M.R, elles se placent à 3 ou 5 m. Dans les pays Anglo-saxons c’est l’échelle de Snellen qui règne. Ici la distance est de 6 m avec AMR = 1’. Le résultat est un rapport correspondant à une fraction comme 20/200, 20/100 si on parle en pieds ou 6/6 si on emploie le mètre.
> La qualité visuelle et la capacité visuelle ne se résument pas aux dixièmes mais c'est une quantification simple aisée à comprendre et à évaluer.
> Aujourd’hui on emploie de moins en moins les panneaux avec alignement décroissant des optotypes au profit des projections automatisées par un réfracteur.
> L'acuité visuelle de l'emmétrope varie avec l'âge et les méthodes d'examen
> Elle n'est que de 0,1 (1/10) chez le nouveau-né, de 0,2 à 0,3 (2 à 3/10) à un an, 0,5 (5/10) à quatre ans et 1 (10/10) vers cinq ou six ans. On peut rencontrer une acuité visuelle maximale de 1,5 à 2 (15 à 20/10) chez des adultes jeunes. Puis l'acuité diminue en raison du jaunissement du cristallin, du myosis et de facteurs neuronaux pour se retrouver à 1 (10/10) entre cinquante et soixante ans, 0,7 (7/10) vers soixante-dix ans.
> Au-delà de quatre-vingts ans, une acuité de 0,5 (5/10) peut être considérée comme normale. Dans la population normale, une acuité visuelle exprimée en minutes d'arc, a une distribution Gaussienne. Ceci montre qu'il existe plusieurs facteurs indépendants les uns des autres, déterminant le niveau de performance comme l’activité intellectuelle.
> La mesure de l’acuité visuelle dépend de pers paramètres, au premier plan la taille de la pupille intervient. Plus elle est de petit diamètre et plus l’acuité est meilleure. Aussi il est souvent employé le test du trou sténéopéique dont la taille est de 2,4 mm.
L’acuité visuelle se teste œil par œil et elle est schématiquement augmentée de 15 % lorsque les deux yeux fixent. Les scores d'acuité visuelle mesurés à chaque œil ne s'additionnent pas : En revanche la vision binoculaire si il n’y a pas d’amblyopie fait gagner une ligne d’acuité visuelle.
> L'œil emmétrope en lumière jaune (efficacité maximum de jour) devient myope de 0,6 dioptrie en lumière verte et de 1 dioptrie en lumière bleue. De nuit, il devient donc myope d’environ 0,75 dioptrie. Cette myopie diminue le contraste déjà faible des images rétiniennes, mais son influence sur le pouvoir de résolution est limitée. D'autres facteurs jouent également.
> L’acuité visuelle de près
> Les tables utilisées en France sont dérivées du travail de Parinaud. La valeur 1 correspondait à une acuité visuelle de 10/10 à 25 cm. L’angle est de 4 minutes. La valeur notée sur l’échelle est un multiple de cette valeur correspondant à 10/10 à cette nouvelle distance. Ainsi, Parinaud 2 correspond à 10/10 à 50 cm. Arbitrairement la distance pratique des mesures cliniques est à 33 cm
> Dans les pays anglo-saxons la table est celle de Jaeger. En France on tend à employer des nouvelles tables plus acérées mais elles sont bien peu diffusées.
> Punctum proximum (PP) : position de l’objet pour laquelle l’image se forme correctement sur la rétine lorsque le cristallin est bombé à son maximum. En d’autres mots, c’est la plus petite distance à laquelle une personne peut distinguer clairement les objets. Pour une personne normale, PP ≤ 25 cm.
> Tables de conversion pour la mesure de l'acuité visuelle
Bibliographie
Albou Ganem C Optique clinique American Academy Ophthalmology Elsevier Paris 2015
Dernière modification le : 28/11/2022