Centre expert sur le kératocône
Kératocône - Validation Dr M. Assouline
- Ancien interne des Hôpitaux de Paris
- Ex-chef de clinique universitaire
- Fondateur de la Clinique de la Vision
- Le Docteur Assouline a publié plus de 200 articles professionnels, 35 articles scientifiques internationaux et 25 chapitres de livre dans des ouvrages de référence - sur la chirurgie réfractive de la myopie et de la presbytie, sur la chirurgie de la cataracte, sur le kératocône et sur les maladies de la cornée. Il a donné 144 communications et 167 cours ou conférences dans 24 pays.
- Le Docteur Assouline est le Directeur Médical du Centre Iéna Vision au sein duquel il assure ses consultations.
Le kératocône est une maladie cornéenne fréquente dans les consultations de myopes jeunes. Il s’agit d’une altération de la forme de la cornée entraînant des variations plus ou moins rapides et plus ou moins importantes de la vision.
Elle touche les deux yeux et est surtout marquée entre l’adolescence et l’âge adulte jeune (35 ans).
Le processus dégénératif fragilise la cornée qui ne doit pas être opérée par laser réfractif, sauf dans un cadre plus global de thérapie. C’est pourquoi cette affection doit être, d’une part dépistée aux moyens de divers tests et d’autre part, traitée en centre spécialisé.
Un très bon fascicule de l'HAS résume les connaissances sur le kératocône: https://www.has-sante.fr/upload/docs/application/pdf/2021-11/pnds_keratocone_sensgene__15_nov_2021_vfinale.pdf
Bibliographie
Shajari M, Steinwender G, Herrmann K, Kubiak KB, Pavlovic I, Plawetzki E, Schmack I, Kohnen T Evaluation of keratoconus progression. .Br J Ophthalmol. 2019 Apr;103(4):551-557. doi: 10.1136/bjophthalmol-2017-311651. Epub 2018 Jun
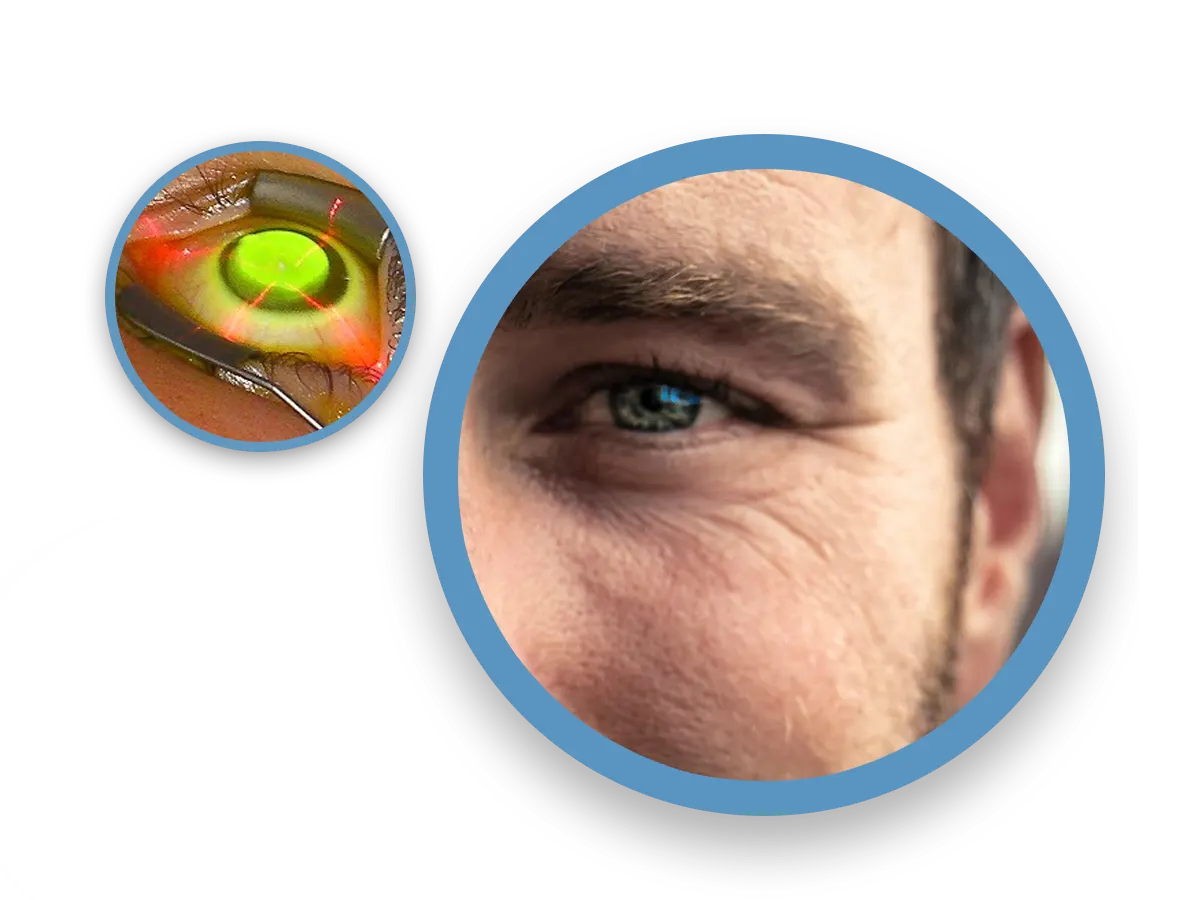
Le kératocône est une dystrophie ou une dégénérescence cornéenne, non inflammatoire, se manifestant par une déformation vers l’avant, au centre habituellement. Elle apparait généralement dans l'adolescence et provoque, en cas d'évolution, une diminution de l'acuité visuelle en raison d'un important astigmatisme irrégulier et variable pouvant aussi conduire à une désorganisation, non périphérique, du tissu cornéen.
Cette maladie ophtalmologique est fréquente (prévalence entre 50 et 230/100 000), très souvent méconnue et transmissible. Elle est facilement dépistable.
L'âge moyen de découverte se situe classiquement entre 10 et 20 ans, 82 % avant l'âge de 40 ans.
Le kératocône est en général bilatéral, il peut être unilatéral dans environ 14 % des cas, les formes familiales semblent proches de 40 % et dépistées seulement dans 20 % des familles.
Les causes et mécanismes
Tout est encore en hypothèse. Elles font intervenir cinq facteurs : l'hérédité, l'atopie, les anomalies chromosomiques, les altérations du tissu conjonctif et les contraintes mécaniques comme le frottement des yeux. Pour le moment on pense que la combinaison des facteurs est la source de la maladie.
Le kératocône fruste
On insiste beaucoup sur les kératocônes frustes ou encore les aspects suspects de kératocône. La plupart du temps ces dernières formes étant totalement insoupçonnées des patients et de leurs propres ophtalmologistes. C’est à l’occasion d’une candidature à la chirurgie réfractive ou alors par le biais d’un dépistage au sein d’une famille présentant un cas connu que l’on identifie les porteurs. Ils représentent la fraction la plus importante du groupe kératocône.
Opérer par laser réfractif un kératocône expose à une ectasie : déformation progressive et irréversible de la cornée.
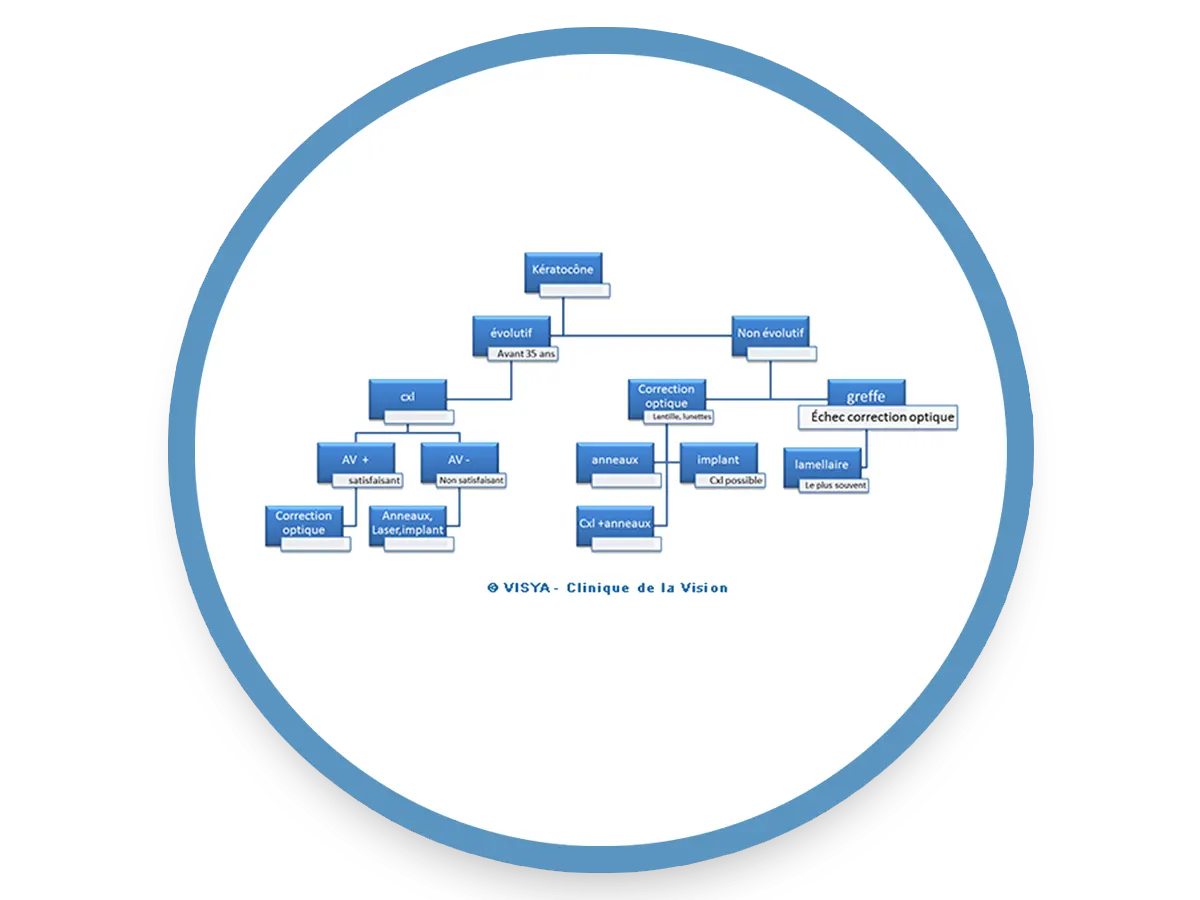
Les étapes du traitement
- par lunettes puis par lentilles de contact de plus en plus,
- par une irradiation UV CXL avant ou après,
- par une chirurgie dont il existe plusieurs modalités.
Le choix dépend de la sévérité de la maladie et des impératifs visuels.
D’une façon générale il importe de distinguer les formes frustes qui sont assez aisément corrigées et les formes évolutives ou évoluées source de nombreuses tentatives.
Le Dr O. PRISANT dévoile des exemples de stratégies thérapeutiques en vidéo
La correction optique par lunettes
La prescription de lunettes est souvent difficile et demande de longs tâtonnements.
La correction optique par lentilles de contact
La lentille de contact est le mode de correction classique du kératocône, mais il ne faut pas adapter trop tôt, quand la solution par lunettes est acceptable, c'est-à-dire donnant une bonne acuité visuelle.
Les lentilles rigides plus ardues à supporter sont les plus efficaces. Des lentilles « sur mesure » sont en développement.
Il faut une vraie compétence pour réussir car les lentilles sont particulières et les essais nombreux.
La photo-ablation cornéenne superficielle PKR
Si le lasik est contre indiqué, tel n'est pas le cas de formes frustes ou suspectes qui peuvent être traitées en PKR, le plus souvent associées à un cross linking simultané ou décalé.
On peut associer un traitement réfractif par PKR à un CXL pour de faibles amétropies, sans descendre sous 40-50 µ d'ablation, et aussi compenser des astigmatismes.
On sait aujourd'hui que le risque est extrêmement faible pour peu que l'indication soit bien posée.
Opérations de kératocône par anneaux intra-cornéens et cross linking
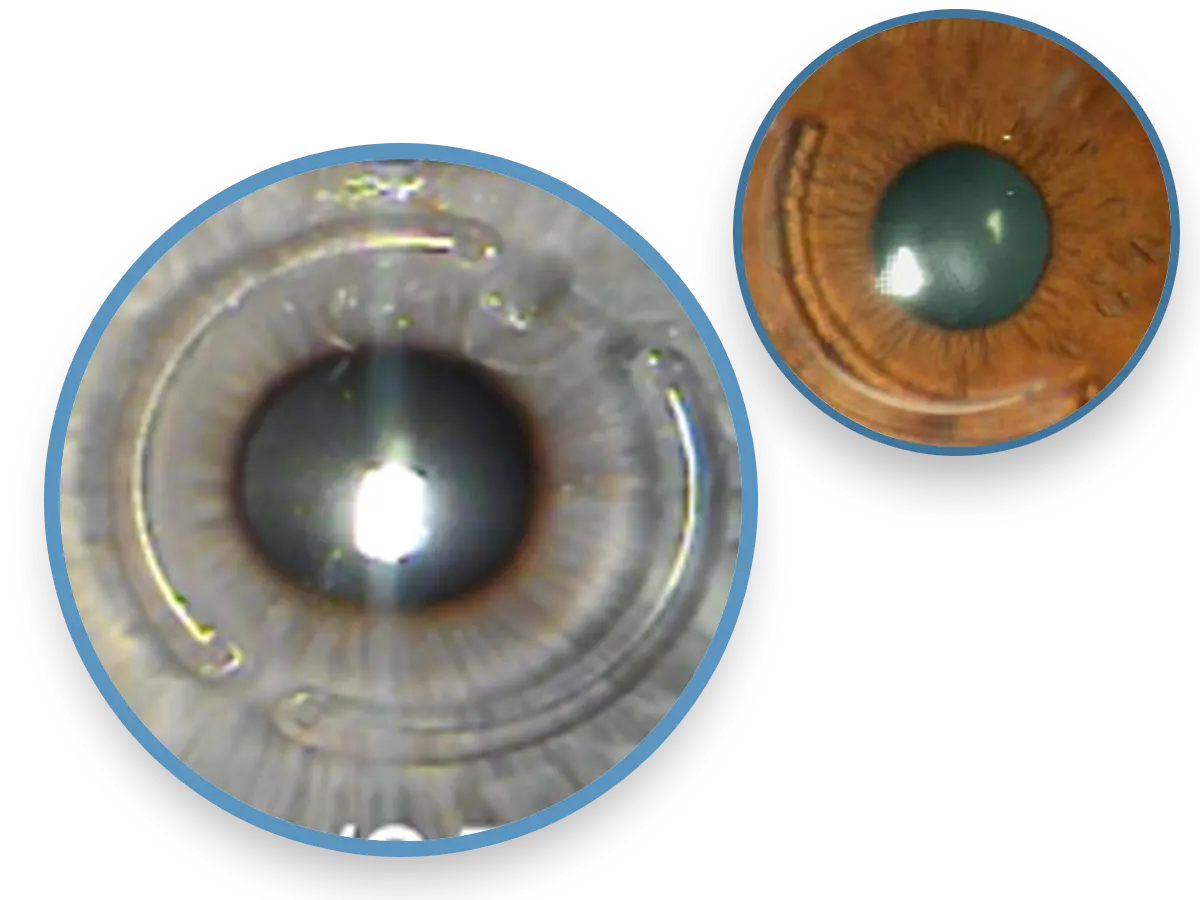
Les anneaux intracornéens
C'est une indication de plus en plus fréquente dans des kératocônes débutants ou moyens et évolutifs, le procédé n'est pratiqué que dans de rares centres.
Les bénéfices majeurs de la technique des anneaux sont la réduction des valeurs de la kératométrie moyenne et une amélioration à la fois de la vision sans correction et avec correction. L'objectif est de réduire l'astigmatisme cornéen. En revanche cette stabilisation ou modification ne permet que très rarement de se passer de lunettes ou de lentilles de contact.
Une innovation est le traitement du collagène cornéen par cross-linking : c’est un pontage biochimique fibrillaire par des liaisons covalentes : après abrasion épithéliale large de la cornée, on applique une solution de riboflavine. Nous savons que ce traitement est efficace dans des formes importantes, chez des sujets de moins de 35 ans. Des disparités existent selon les cas et les études et tous les auteurs n'aboutissent pas aux mêmes conclusions car il demeure une marge d'incertitudes de résultats. Mais le CXL apparaît bien conduit comme très peu dangereux, et apporte une solution pour stopper un processus évolutif de déformation cornéeenne kératocônique.
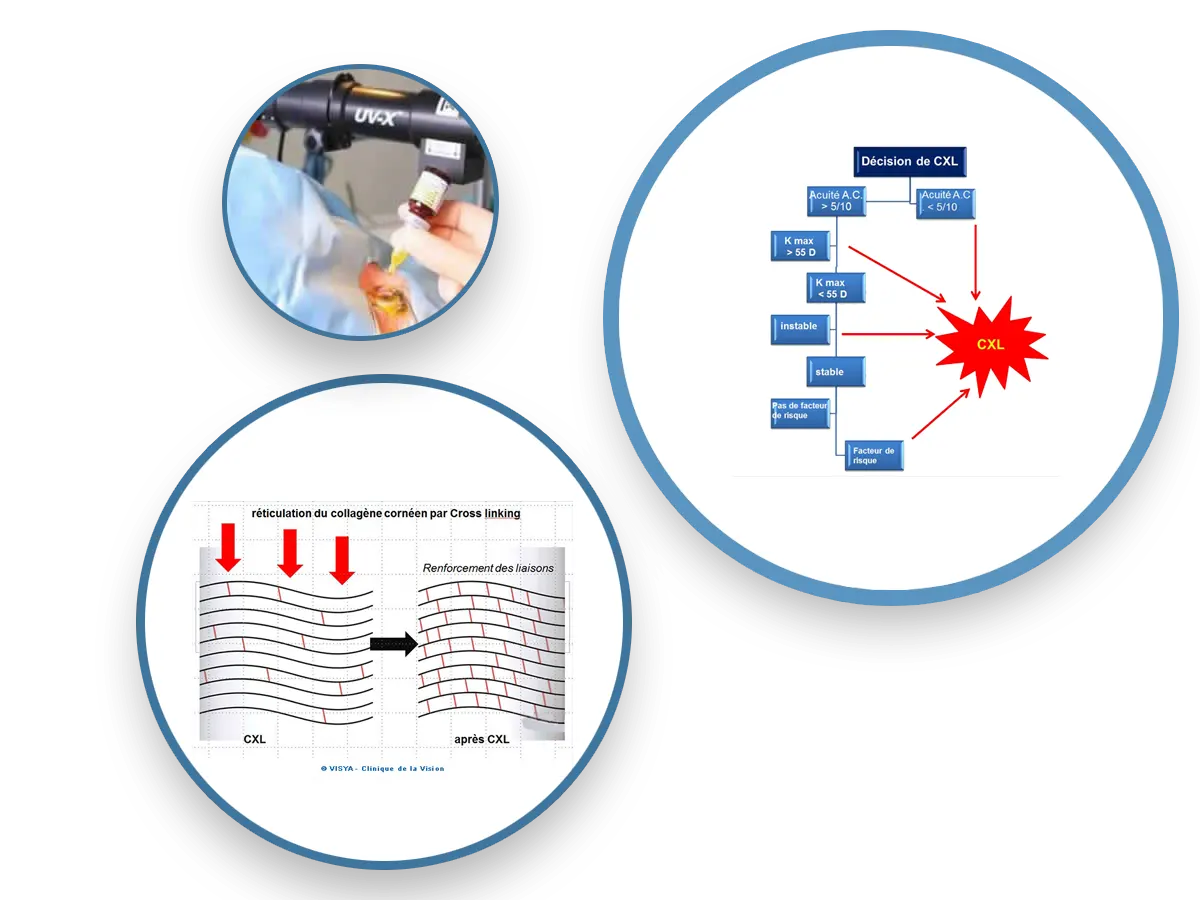
La Clinique de la Vision dispose des logiciels combinés pour ce traitement qui vise simultanément à stabiliser la cornée et à estomper une partie du défaut réfractif. Les résultats les plus probants se constatent chez les patients aux défauts accentués. La Clinique de la Vision est le centre français effectuant le plus de CXL.
La greffe de la cornée
L'indication de kératoplastie lamellaire profonde est logique lorsque le patient ne peut obtenir une vision utile avec lentilles de contact en raison d'opacité centrale ou paracentrale. Comme l'endothelium est normal il est inutile, dans la majorité des cas, d'aller à la kératoplastie transfixiante.
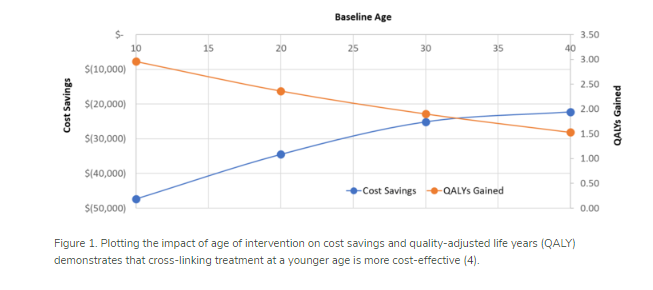
Le cross linking d'après R Lindstrom retarde très significativement l'âge de la greffe de cornée éventuelle et donc améliore la qualité de vie pendant très longtemps. L'effet s'améliore si le traitement est effectué tôt. https://theophthalmologist.com/subspecialties/costing-up-cross-linking
Explications complémentaires : https://www.youtube.com/watch?v=6AcF2L1XM7A
Zoom
Détails sur le kératocône
Le kératocône est une maladie fréquente (prévalence entre 50 et 230/100 000), très souvent méconnue et transmissible. Elle est facilement dépistable. L’âge moyen de découverte se situe classiquement entre 10 et 20 ans, 82 % avant l'âge de 40 ans. Le kératocône est en général bilatéral, il peut être unilatéral dans environ 14 % des cas, les formes familiales semblent proches de 40 % et dépistées seulement dans 20 % des familles. L'HAS a édité deux documentations récentes sur les kératocônes :
- Documentation 1
- Documentation 2
La prévalence varie de 50 à 230/100 000 habitants. Cependant, des chiffres extrêmes ont été publiés, allant de 4/100 000 voire à 600/100 000.
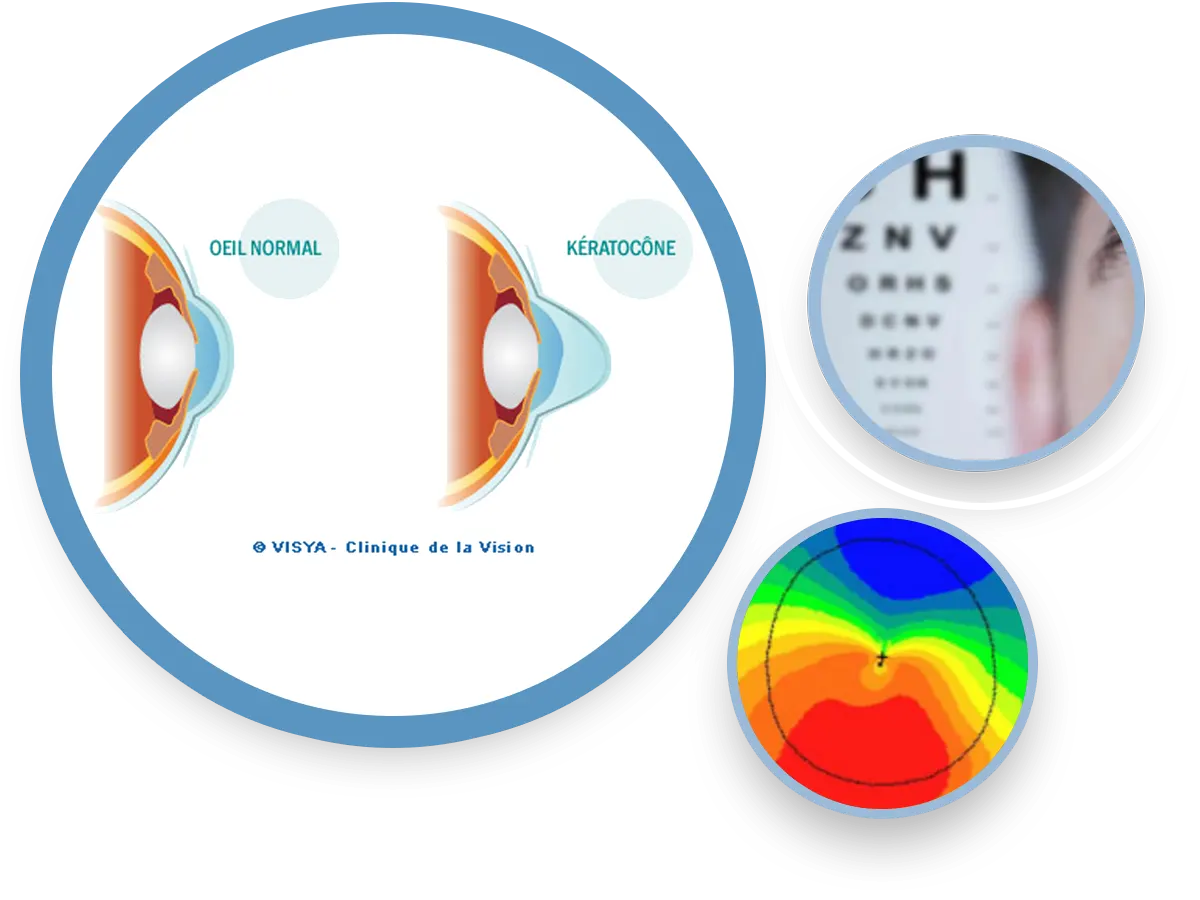
Le kératocône est une dystrophie ou une dégénérescence cornéenne, non inflammatoire, se manifestant par une déformation vers l'avant, au centre habituellement, apparaissant généralement dans l'adolescence et provoquant, en cas d'évolution, une diminution de l'acuité visuelle en raison d'un important astigmatisme irrégulier pouvant aussi conduire à une désorganisation non périphérique du tissu cornéen.
Cette dégénérescence est marquée par une anisotropie biomécanique excessive au sein du stroma cornéen. L'évolution se fait naturellement, mais pas toujours, vers une aggravation, dont la cinétique variable n'est pas linéaire. Les formes discrètes, stables ou peu changeantes sont nombreuses et fréquentes. Le dépistage fait appel à des scores pour les formes frustes).
Un point est important : la cornée n'est pas immuable. Le stroma est spontanément remplacé en plusieurs années. C'est peut-être une des raisons qui explique que l'évolution des kératocônes est considérablement ralentie au-delà de 35 ans.
Les formes diagnostiquées tard sont de meilleur pronostique.
Le kératocône est une affection bilatérale, mais dont l’expression phénotypique peut varier entre les deux yeux d’un même patient.
La dégénérescence pellucide marginale est une variante plus périphérique, d’apparition plus tardives après 35 ans, souvent moins évolutive mais conservant son risque au-delà de cet âge.
Le kératocône fruste
On insiste beaucoup sur les kératocônes frustes ou encore les aspects suspects de kératocône. La plupart du temps ces dernières formes étant totalement insoupçonnées des patients et de leurs propres ophtalmologistes. C’est à l’occasion d’une candidature à la chirurgie réfractive ou alors par le biais d’un dépistage au sein d’une famille présentant un cas connu que l’on identifie les porteurs. Ils représentent la fraction la plus importante du groupe kératocône.
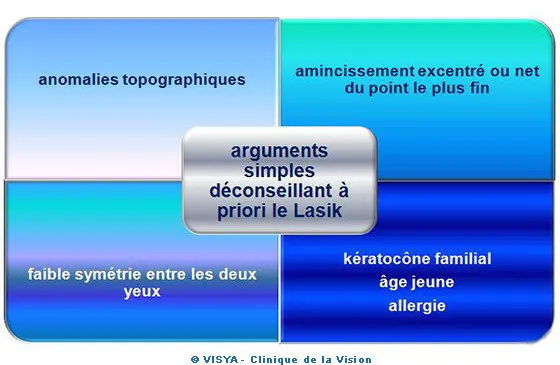
À chaque consultation réfractive les médecins réfutent l'indication LASIK et même laser excimer des patients qui se croyaient aptes, on évalue entre 5 et 11 % le nombre de patients écartés.
Les critères de distinction font appel à de nombreux tests et examens. On n'opère pas car ces cornées sont considérées comme possédant moins de stabilité et de mémoire de forme.
La situation réfractive n'est pas compromise car il est possible suivant l'importance et l'aspect de proposer des implants phaques, une irradiation cross linking ou des anneaux intra cornéens voire des greffes lamellaires.
Surtout depuis peu on tend à proposer des traitements par ablation très superficielle associée à une irradiation consolidatrice en CXL (voir plus loin).
Retenons que toute consultation de chirurgie réfractive doit comporter un dépistage de kératocône.
Mais notons que certains cas échappent au dépistage en dépit de toutes les précautions.
Nous retenons une prévalence de 1/2000 en France avec une prévalence allant jusqu'à 8 % dans une consultation de myopes candidats à la chirurgie réfractive. Il semble exister un gradient nord/sud en Europe avec un épicentre moyen oriental (Chypre 7 %, Beyrouth 3,3 %, Jérusalem 2,3 % contre 0,08 % au Danemark).
Ces discordances peuvent être expliquées par la variation de l'incidence selon les pays (fréquent au Japon) et par la différence des critères diagnostiques du kératocône, selon les auteurs, 10 % des cas.
Chez l'enfant le sexe masculin prédomine.
L'évolutivité diminue à partir de 30 ans mais elle est forte, environ, 22 % entre 10 et 20 ans.
Les causes et mécanismes
Tout est encore en hypothèse. Elles font intervenir cinq facteurs : l'hérédité, l'atopie, les anomalies chromosomiques, les altérations du tissu conjonctif et les contraintes mécaniques. Pour le moment on pense que la combinaison des facteurs est la source de la maladie.
Rôle de l'hérédité
Le rôle de l'hérédité a été suggéré par l'observation de nombreux cas familiaux. Néanmoins, il est difficile devant une atteinte familiale de faire la part entre l'hérédité et l'action de facteurs de risques communs sur les membres d'une même famille.
Le mode de transmission autosomique dominant à pénétrance variable parait actuellement le plus probable. La pénétrance serait de 20 %.
En s'appuyant sur ces données on évalue le risque d'atteinte pour la descendance à moins de 10 % lorsque l'un des deux parents est porteur d'un kératocône.
Rôle de l'atopie
L'atopie représente une incidence de 7 % bien supérieure à celle retrouvée dans la population générale. Un traitement anti-allergique dans certains cas n'est pas inutile.
Rôle des anomalies chromosomiques
La trisomie 21 5 à 6 % des sujets trisomiques 21 présentent un kératocône. Le dépistage génétique n’est pas encore au point.
Rôle d'une altération du tissu conjonctif
Elle repose sur l'association du kératocône avec des affections générales touchant notamment le tissu conjonctif. Le kératocône serait plus fréquemment rencontré au cours de certaines maladies du tissu conjonctif.
Une anomalie du métabolisme du collagène ou des protéoglycanes est probablement à l'origine des signes oculaires et généraux de ces affections, Parmi les autres pathologies générales qui ont été associées au kératocône, il faut citer le xeroderma pigmentosum.
Rôle des facteurs mécaniques
Il repose sur la fréquence qui semble accrue de façon significative du kératocône dans les cas où la cornée subirait des agressions mécaniques.
Frottement oculaire
Les antécédents de frottement oculaire sont fréquemment signalés dans la littérature avec une prévalence évaluée entre 66 et 73 %. Souvent aussi chez des dormeurs sur le ventre. Une étude montre que la déformation de la cornée est plus accentuée du côté de la main dominante. Certains auteurs considèrent le frottement oculaire comme un facteur majeur. Dès lors l'abstention du frottement constituerait un moyen curatif simple : no rub no cone.
Floppy eyelid syndrome
Ce syndrome de distension palpébrale se voit chez les patients obèses dormant sur le ventre. Le kératocône peut se développer chez ces patients.
Anomalies du collagène
La cornée du kératocône présente très peu de connexions avec la membrane de Bowman. Ce défaut d'ancrage explique l'intérêt en laser excimer de respecter cette membrane.
Apnée du sommeil
10.6% d'apnée du sommeil sont constatés chez les kératocônes contre 8,7 % dans le groupe témoin.
EXAMENS CLINIQUES
Dans la majorité des cas, le diagnostic de kératocône est très aisé dans des formes installées. En revanche les formes frustes plus fréquentes, passent souvent inaperçues et portent peu à conséquence car elles sont généralement stables si on ne les opère pas.
Le dépistage est crucial car les risques opératoires sont majorés en cas de chirurgie cornéenne et la plupart des kératocônes sont myopes, donc candidats potentiels.
Ces dangers sont surtout élevés au début de l'âge adulte et diminuent avec l'âge. Un contexte familial et allergique met la puce à l’oreille
En règle générale un astigmatisme irrégulier, et surtout s'il est saillant et évolutif dans la partie inférieure, est évocateur du diagnostic du kératocône.
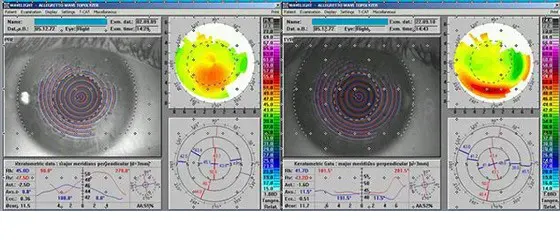
L’examen cornéotopographique est démonstratif. De nombreux types d’appareils existent.
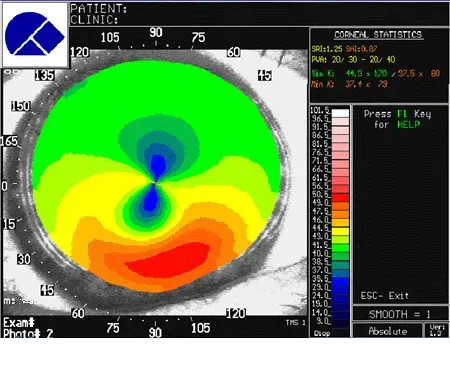
Attention tous les forts astigmatismes ne sont pas des kératocônes. Les formes frustes ou frontières sont nombreuses. Nous disposons de nombreuses formules de calcul cherchant à mettre en évidence des états « limites ».
Certains appareils intègrent des logiciels spécifiques, cônes les plus faciles à équiper en lentilles de contact. Le type ovalaire ou arqué, plus large, plus rare, à localisation préférentielle inféro-temporale donnant le plus souvent naissance à des complications.
À un stade avancé, la protrusion cornéenne peut provoquer une angulation de la paupière inférieure lorsque le patient regarde vers le bas. La cartographie en élévation (Orbscan II) est un excellent appareil de dépistage.
De nombreux indices topographiques existent et permettent de juger du risque tout en permettant de mesurer l'épaisseur de la cornée.
L’épaisseur de la cornée est souvent diminuée mais ce n’est pas constant.
Les tests abérrométriques, UBM et ORA concourent à affiner la recherche.
Enfin les nouvelles cartographies épithéliales aident à rechercher des formes indécelables autrement
Apprécier le risque de kératocône fruste
ECTASIE POST-LASIK
La survenue d’un tableau de kératocône après chirurgie de la myopie au Lasik est un évènement très rare et qualifié d'ectasie. L'ectasie est une déformation progressive et irréversible de la cornée (association d’une augmentation de l’élévation postérieure puis antérieure associée à un amincissement focal) sur la topographie d’élévation, par rapport à une sphère de référence centrée constante.
L'ectasie est de siège variable mais le plus souvent située dans la partie inférieure. Une théorie suggère que l'image ectasique révèle surtout une distorsion à surface constante de la cornée bien plus qu'une distension tissulaire.
Il faudrait avoir des groupes importants de patients opérés par une même technique, selon de procédés similaires, avec une absolue certitude d'absence de kératocônes préalables et enfin pour des tests comparables.
Ces incertitudes conduisent d'une part à ne pas encore pouvoir déterminer formellement l'importance du « mur » postérieur qui mettrait à l'abri d'une ectasie. Le chiffre retenu est encore celui proposé par Barraquer il y a 50 ans : 250 µ ; d'autre part à ne pas savoir si une ablation faible provoque ou non une fragilisation sur des cornées kératocôniques.
La prévention du risque d’ectasie repose toujours sur ce postulat qui prémuni contre un déplacement postérieur plus important que l'antérieur en dessous de cette limite de 250 µ.
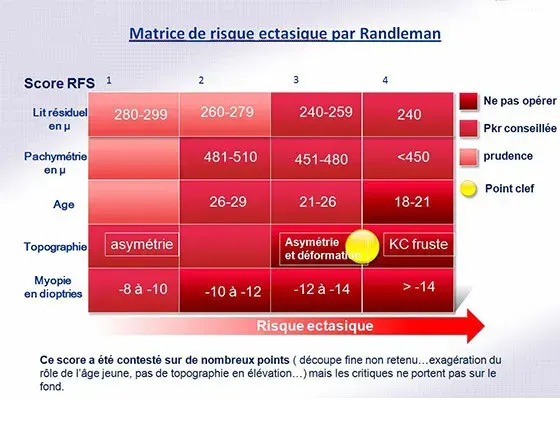
D'autres facteurs entrent dans la prévention mais ils se situent tous durant l'étape diagnostique de façon à ne pas opérer un patient porteur peut être d'un kératocône. Le score à risque de Randleman est une aide au dépistage des formes à risque ectasique.

La nouveauté est là : la qualité et la précision des authentifications des cornées apparemment normales mais porteuses d'un aspect compatible avec un kératocône fruste permet de supprimer de la liste des candidats les sujets à risques.
Le nombre d'ectasies connu est faible et ce chiffre étonne si le danger est confiné au seul kératocône.
En effet, le très grand nombre de personnes opérés devraient s'accompagner d'une augmentation importante d'ectasies mais une telle situation n'est pas arrivée rendant compte vraisemblablement de la présence d'un paramètre encore inconnu (biochimique, génétique…).
Cependant il est connu que les lamelles stromales cornéennes subissent une redistribution mécanique dynamique induite par le Lasik. Ce remaniement s’accompagne d’un déplacement antérieur de la surface postérieure de 40 µ en moyenne, favorisé par une faible épaisseur et par une pression intraoculaire élevée pour une ablation importante.
Il ne semble pas s’accompagner de réduction progressive du volume cornéen total.
Le traitement de l'ectasie est délicat
Les lentilles de contact rigides sont un moyen correctif sans risques mais astreignant. Les anneaux intra cornéens offrent une solution très intéressante 00137 car souvent efficaces partiellement ou totalement. l'irradiation CXL avec les anneaux offre une vraie issue thérapeutique. Les greffes de cornée sont l'étape ultime.
Les 3 types de cornées préopératoires
1 - Les cornées normales
Il s’agit de cornées apparemment structurellement normales, stables dans le temps, correspondant heureusement à la majorité des patients. Seul un déséquilibre biomécanique important (par exemple une découpe très profonde ou un mur postérieur très mince) peut déclencher une ectasie sans pour autant que la cornée ne soit pathologique au départ. Ce groupe correspond à 90 % des candidats.
2 - Les kératocônes (frustes, débutants ou suspectes)
Il s’agit de cornées potentiellement pathologiques, plus ou moins facilement diagnostiquées, qui ont déjà amorcé un processus évolutif dans le temps. Il est couramment admis que le kératocône fruste contre indique une chirurgie réfractive LASIK et souvent une PKR.
3 - Les cornées inclassables
Sous ce registre, nous incluons les cornées pour lesquelles nous avons un doute.
LES ÉTAPES DU TRAITEMENT
- Par lunettes puis par lentilles de contact de plus en plus,
- Par une irradiation UV CXL avant ou après,
- Le stade chirurgical dont les il existe plusieurs modalités.
Le choix dépend de la sévérité de la maladie et des impératifs visuels. D’une façon générale il importe de distinguer les formes frustes qui sont assez aisément corrigées et les formes évolutives ou évoluées source de nombreuses tentatives.
Principes thérapeutiques
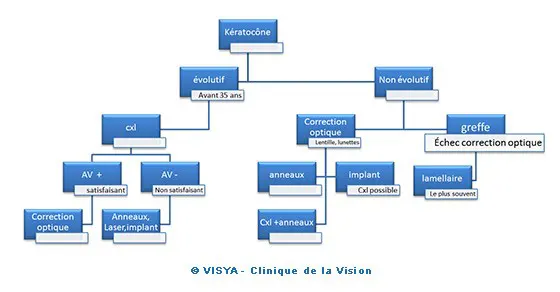
1 - La correction optique par lunettes
La prescription de lunettes est souvent difficile et demande de longs tâtonnements.
2 - La correction optique par lentilles de contact
La lentille de contact est le mode de correction classique du kératocône entre les mains de spécialistes.
Les lentilles jumelées
L'intérêt de ce type de lentille est un confort amélioré du fait de la présence de la lentille souple périphérique.
Les lentilles rigides
Les matériaux utilisés actuellement sont très performants, la reproductibilité des lentilles excellentes. Les finitions et polissages de ces lentilles ne posent plus de problème.
Les lentilles customisées
Ce sont des lentilles « sur mesure » très complexes et précises.
3 - La photoablation cornéenne superficielle PKR
Si le lasik est contre indiqué telle n'est pas le cas de formes frustes ou suspectes qui peuvent être traitées en PKR, le plus souvent associée à un cross linking simultané ou décalé.
4 - La greffe de la cornée - Validation Dr O Prisant
- Ancien interne des hôpitaux de Paris
- Ancien chef de clinique-assistant des hôpitaux de Paris
- Associé de la clinique de la Vision
- Ancien assistant de la Fondation ophtalmologique Rothschild
- Spécialisé en Chirurgie Oculaire Réfractive et de la cataracte
- Orateur à de nombreux congrès nationaux et internationaux
L'indication de kératoplastie lamellaire profonde est logique lorsque le patient ne peut obtenir une vision utile avec lentilles de contact en raison d'opacité centrale ou paracentrale puisque l'endothelium est normal.
La cornée est un tissu transparent de l'œil bénéficiant d'un « privilège immunitaire » en raison de l'absence de vaisseaux.
La greffe est bien tolérée dans 90 % des cas. Le risque de rejet est permanent. Une liste très stricte de critères doit être respectée. La récupération visuelle définitive demande jusqu’à un an.
Le traitement postopératoire comporte habituellement un collyre cortisone pendant une durée assez longue sous surveillance. Parfois, un traitement immunosuppresseur peut être associé dans les greffes à haut risque.
La kératoplastie transfixiante pour kératocône est en perte de vitesse car elle expose à un risque de rejet et elle oblige à transplanter l’endothélium qui est toujours sain dans cette affection mais elle demeure d'indication certaine lorsque la cornée a un très fort astigmatisme.
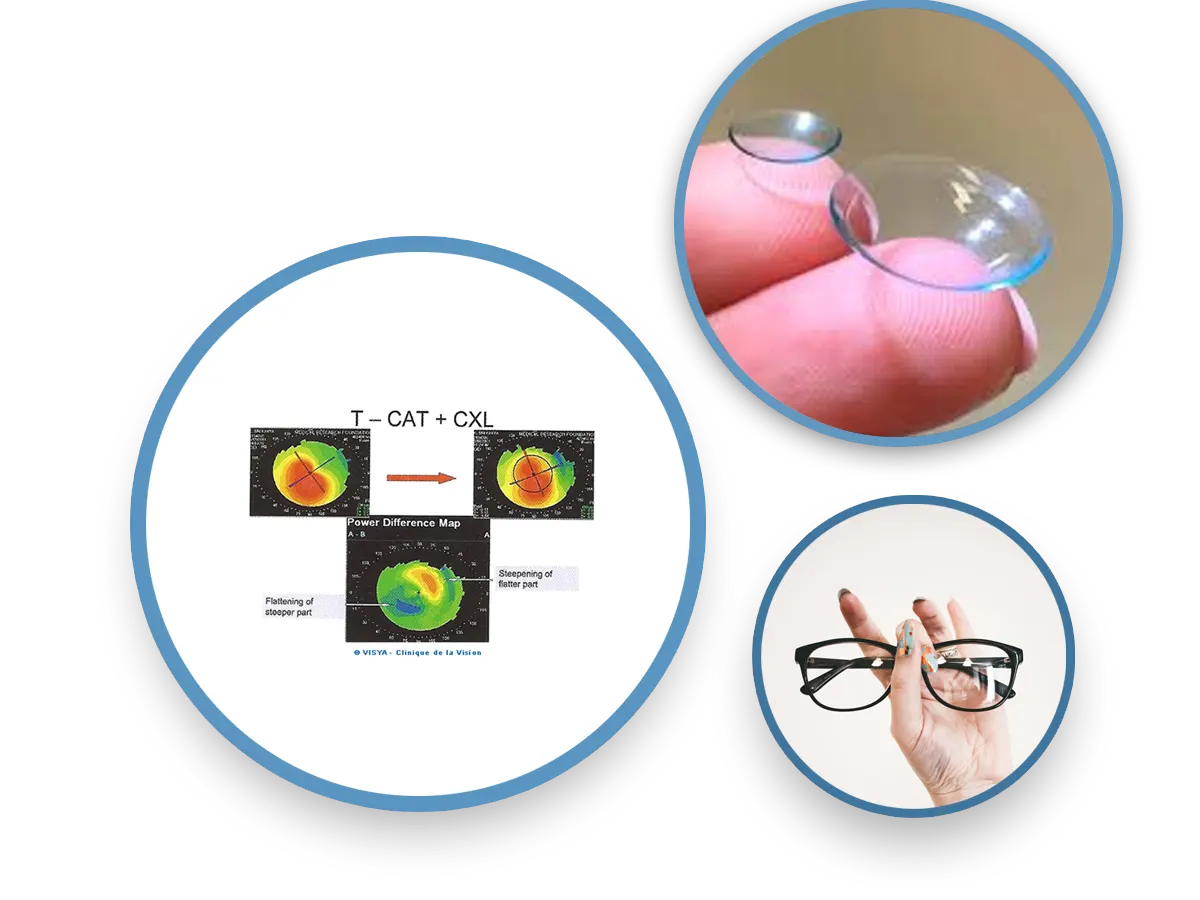
UN TRAITEMENT PHYSIQUE EXISTE : LE CXL (CROSS LINKING)
Le CXL est à la fois préventif et partiellement curatif
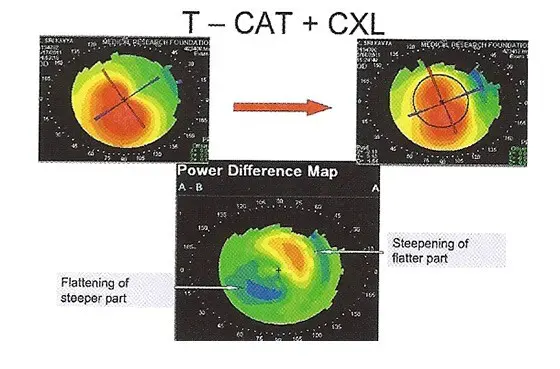
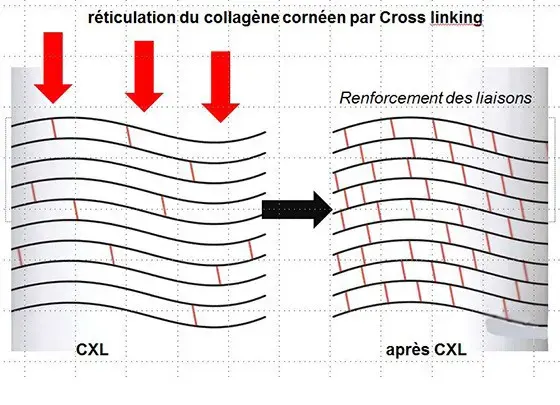
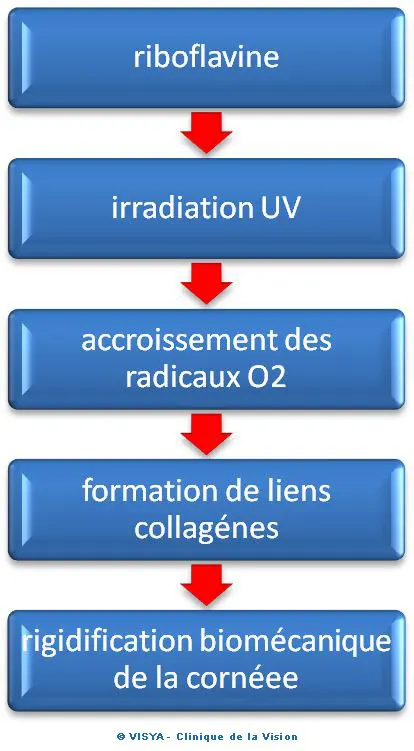
Une innovation est le traitement du collagène cornéen par cross-linking : c’est un pontage biochimique fibrillaire par des liaisons covalentes : après abrasion épithéliale large de la cornée, on applique une solution de riboflavine. Il demeure une marge d'incertitudes de résultats. Mais le CXL apparaît bien conduit comme très peu dangereux, et apporte statiquement une solution pour stopper un processus évolutif de déformation cornéenne kératocônique.Chan C.Corneal Cross-Linking for Keratoconus: Current Knowledge and Practice and Future Trends asia Pac J Ophthalmol (Phila). 2020 Dec;9(6):557-564. doi: 10.1097/APO.0000000000000335.
L'effet du CXL dure environ sept ans. Gagner une telle durée dans la période dangereuse d’une maladie qui va (statistiquement) se stabiliser à la trentaine et terminer son évolution à la quarantaine, c’est beaucoup et ça fait souvent la différence.
La cornée est ensuite irradiée pendant un certain nombre de minutes à 1 cm par des UVA (370 nm). Le diamètre des fibres collagènes est parallèlement augmenté Les UVA ainsi délivrés ne sont pas dangereux pour l'endothélium cornéen, le cristallin ou la rétine en respectant le cahier de charge de la méthode.
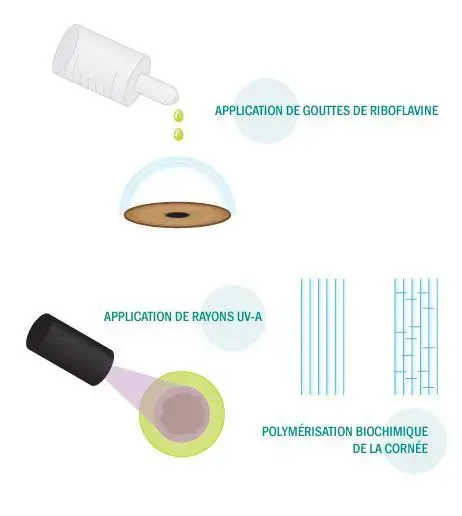
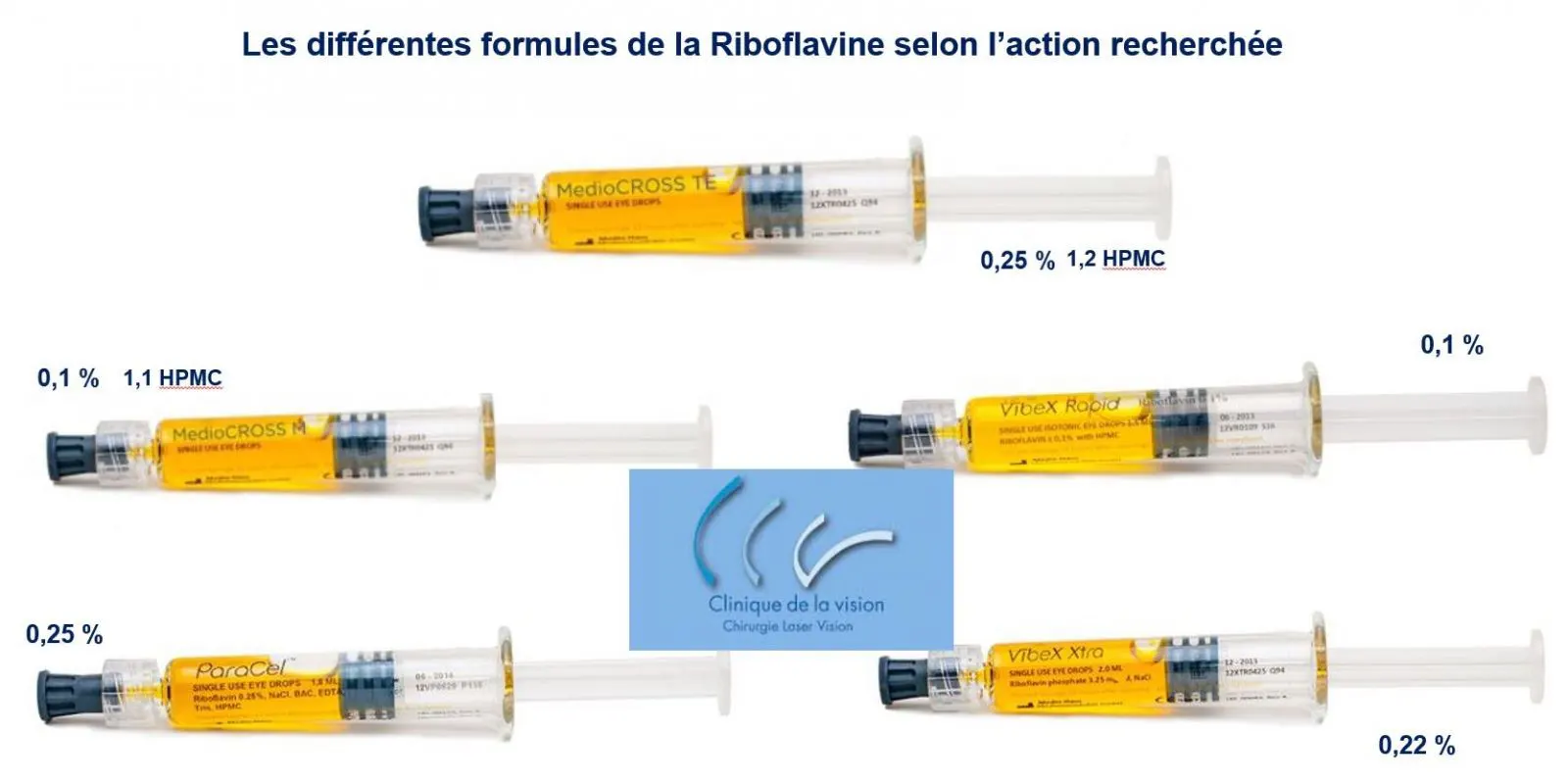
L’irradiation dure plusieurs minutes après une imprégnation à la riboflavine, l'intervention est ambulatoire. La riboflavine joue un rôle photosensibilisant et un rôle de filtre ultraviolet. Le dosage à 0,1% permet un compromis entre efficacité (90 %) et sécurité. Des méthodes nouvelles, "flashing CXL" ou à l'aide de benzakolium, des procédés trans épithéliaux ou sélectif ainsi que de nouvelles formules de riboflavine permettent de raccourcir le traitement.
On exige une épaisseur d'au moins 400 µ pour éffectuer le CXL afin de ne pas trop irradier la rétine mais si le traitement est impératif et la cornée trop fine on peut avoir recours à une ribofalvine hyperosmolaire qui va faire gonfler la cornée transitoirement.
La technique
Plusieurs procédés co-existent : la méthode classique sans épithélium, le CXL trans épithélial (T-CXL) avec ou sans iontophorèse (rce électrique) et le CXL accéléré (A - CXL). Les choix ne sont pas figés.
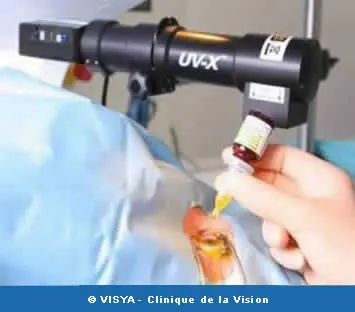
Le cross linking est réalisé sous simple anesthésie topique (oxybuprocaine). L’épithélium est débridé sur une zone d’environ 9 millimètres et la Riboflavine est instillée à intervalles réguliers pendant au moins 10 minutes.
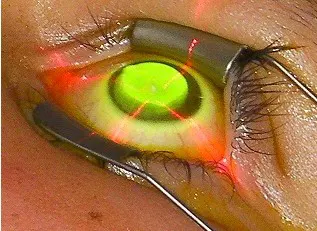
Il faut épargner le limbe et les cellules souches. La cornée est ensuite irradiée par les UVA pendant 3 à 30 minutes sur une zone optique de 8 à 9 mm pour préserver les cellules limbiques. La puissance augmente si la durée diminue. Une lentille pansement est laissée en place pendant 3 jours pour limiter les phénomènes douloureux.
Les suites sont marquées par une ré-épithélialisation cornéenne en 2 à 3 jours. Un haze différent de celui de la PKR, habituellement modéré et plus profond, peut apparaître dans les semaines suivantes.
La récupération visuelle peut demander 3 à 4 semaines. La réfraction reste le plus souvent inchangée mais des modifications réfractives et kératométriques à type d’aplatissement cornéen, voire de réduction de l’astigmatisme, sont rapportées par la plupart des auteurs. Le CXL apparaît être un véritable frein à l'évolutivité d'un kératocône du moins sur le facteur kératométrique. Toutefois il reste ardu de mettre en évidence une franche augmentation de la rigidité cornéenne.
La iontophorèse utilise un courant électrique pour mieux faire pénétrer des molécules.
On sait qu'il y a très peu de kératocônes chez les personnes diabétiques, âgées, fumeuses et que le kératocône se stabilise très fréquemment après 35 ans sauf en cas de forme pellucide.
La Clinique de la Vision possède une expérience notable et ancienne de milliers de CXL.
L’association anneaux et CXL est prometteuse.
La riboflavine protège l’intérieur de l’œil.
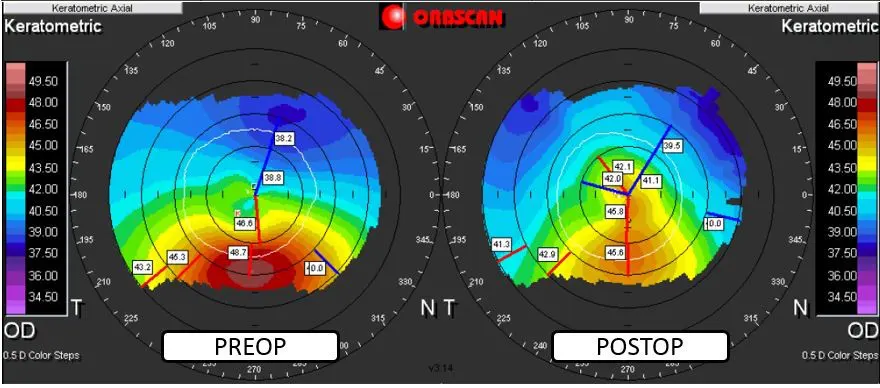
L'évolutivité est le critère majeur d'indication du cross-linking
Ainsi il est de plus en plus fréquent d'associer ce renforcement moléculaire à une rigidification mécanique par anneaux et même à des traitements superficiels au laser excimer. On tend à indiquer la méthode le plus tôt possible. Il n’est donc pas anormal de traiter des adolescents. A priori le danger d'ectasie décroît avec le temps, ainsi il se réduit au-delà de 35 ans.
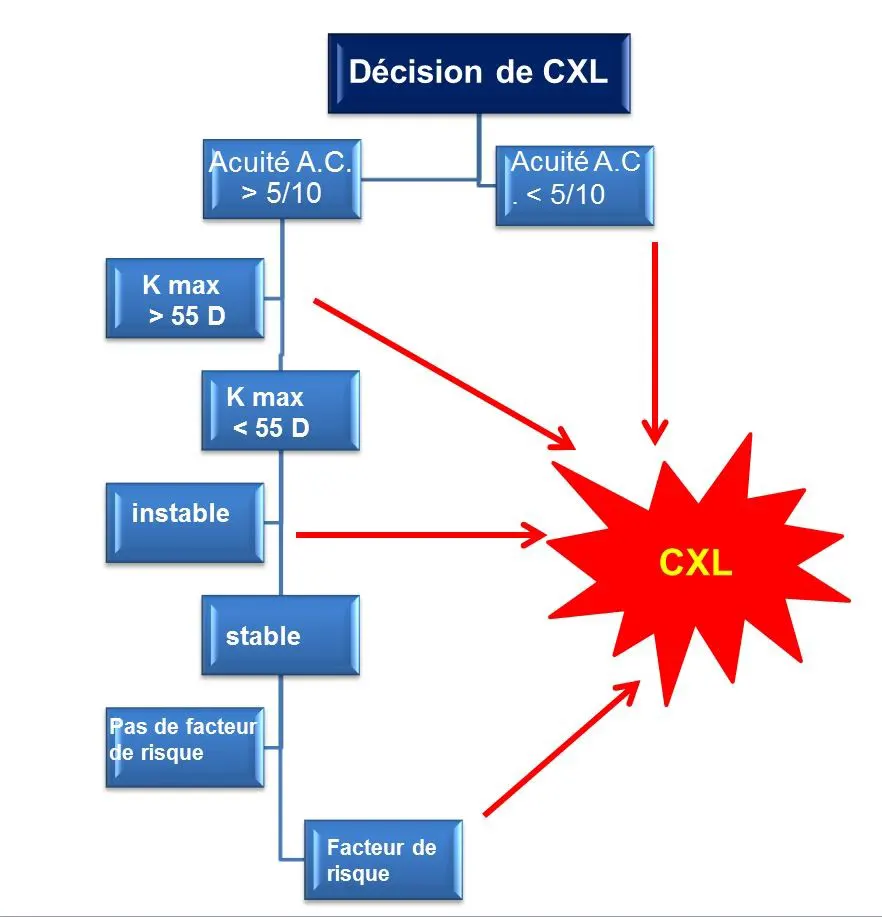
Actuellement la démarche est encore plus avancée puisque on peut associer un traitement réfractif par PKR à un CXL pour sur de faibles amétropies (topoLink).
La Clinique de la Vision est le centre français effectuant le plus de CXL.
On distingue les traitements avec conservation de l'épithélium epi-on CXL et ceux sans l'épithélium epi-off CXL.
D'une façon générale il faut éviter de traiter des cornées trop minces (< 400 µ).
Il existe plusieurs formes de présentation de la riboflavine.
Dernière modification le : 11/04/2024

































































